Сегодня мы хотели бы поделиться информацией о клиническом случае одного из заболеваний тазобедренного сустава.
Речь пойдет об асептическом некрозе головки бедренной кости, что подразумевает отмирание (некроз) части кости из-за нарушения ее кровоснабжения с последующим её разрушением и деформацией, что клинически сопровождается нарастающим болевым синдромом, ограничением функций пораженного сустава и укорочением конечности.
Данная патология участилась в период пандемии и продолжает себя проявлять в постпандемийный период, как одно из осложнений перенесенного COVID-19.
Одной из эпидемиологических особенностей данного осложнения можно считать поражение суставов молодых людей. В нашей практике за прошедшие несколько лет это были пациенты обоего пола в возрасте от 24 до 44 лет (по критериям ВОЗ к молодому возрасту относятся люди в возрасте до 44 лет). К сожалению в большинстве случаев пациенты обращались на поздних стадиях заболевания, когда альтернативы тотальному эндопротезированию пораженного тазобедренного сустава уже не было.
Представляемый случай заслуживает на наш взгляд внимания по нескольким причинам: возраст пациентки, своевременность диагностики, примененный метод лечения.
Пациентка Х, 24 лет, в 2021 году перенесла COVID-19 без очевидных на тот момент последствий и осложнений. Летом 2023 во время физической нагрузки упала с высоты собственного роста, после чего почувствовала дискомфорт в области паховой области справа, что было объяснимо механизмом травмы (резкое разгибание в правом тазобедренном суставе) и в пояснице. На амбулаторном этапе лечения в ходе лечебно-диагностических мероприятий врачами травматологом и неврологом повреждения костных структур были исключены, а по результатам МРТ пояснично-крестцового отдела позвоночника выявлены дегенеративно-дистрофические изменения. В этой связи было назначено и в течение лета 2023 года проведено комплексное консервативное лечение для купирования указанных выше жалоб, которое принесло ощутимое облегчение, но на непродолжительный период времени. В сентябре появились стреляющие боли в области правой ягодицы и возобновились прежние жалобы, интенсивность боли увеличилась, стало очевидным ограничением функций правой нижней конечности в целом. Ранее проведенное лечение было возобновлено, но без эффекта.
Пациентка обратилась в ГУЗ СГКБ №9, где совместно доцентом кафедры нервных болезней СГМУ к.м.н. Салиной Е.А. и заведующей 2 травматолого-ортопедическим отделением, профессором кафедры травматологии и ортопедии, д.м.н. Левченко К.К., было рекомендовано дообследование — МРТ тазобедренных суставов, по результатам которого и был сформулирован окончательный диагноз: «Двусторонний асептический некроз головок бедренных костей I-II стадии». Указанные стадии подразумевают: 1) выявление начальных изменений в структуре кости только в ходе МРТ исследования, то есть ни КТ, ни тем более рентгенография такие ранние изменения, самые начальные, выявить не позволяют; 2) при наличии очага измененной структуры кости сохранение ее формы, то есть целостности. Наличие двустороннего поражения окончательно убедило нас в очевидности постковидного процесса, более выраженного (клинически и структурно) справа.
Учитывая стадию процесса, было принято решение о проведении малоинвазивного хирургического вмешательства как попытки сохранения сустава и таким образом отсрочки проведения его тотального замещения искусственным.
Наше учреждение располагает опытом проведения малоинвазивных вмешательств при асептическом некрозе головки бедренной кости.
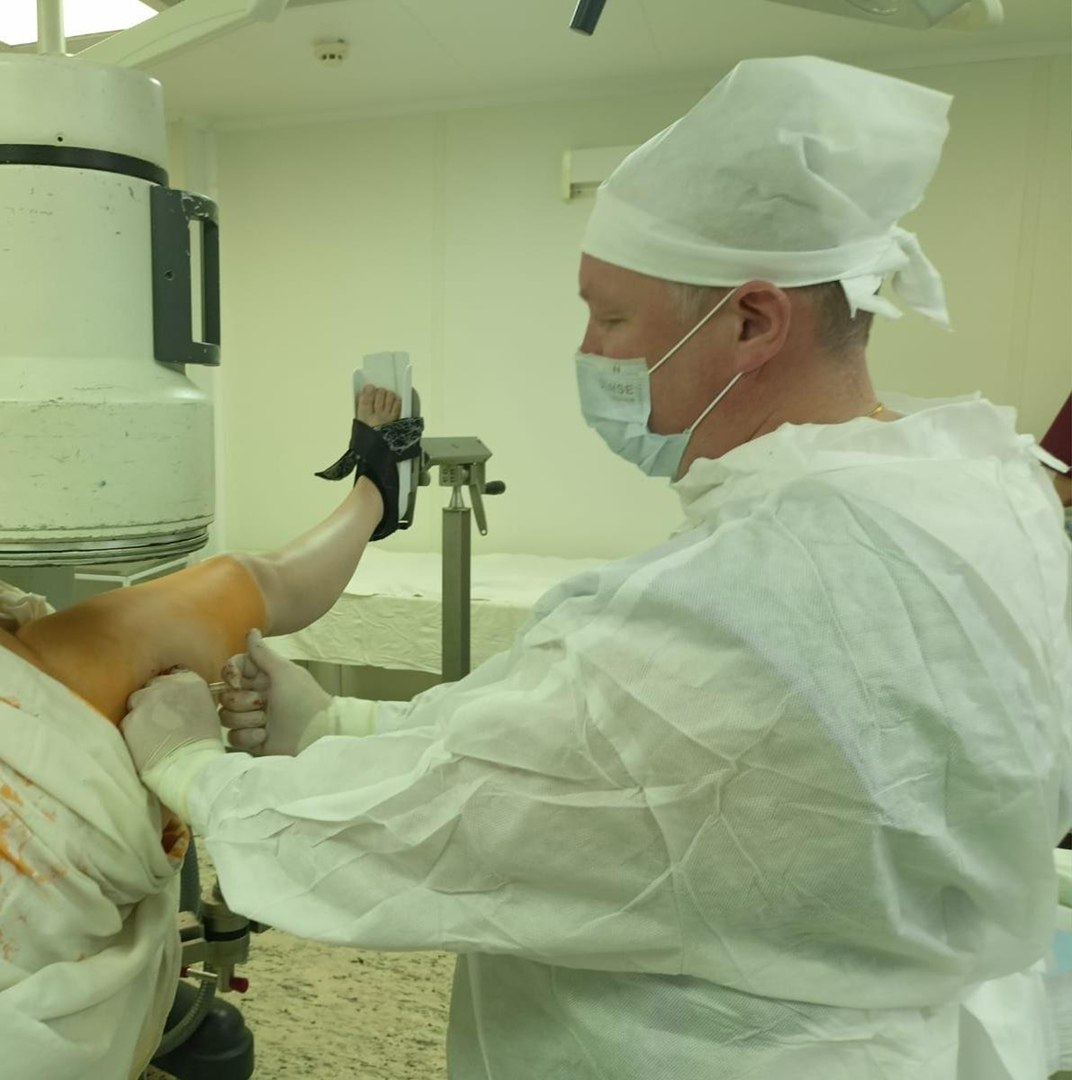
Речь идет о закрытой чрескожной туннелизации патологического очага, суть которой заключается в формировании внутри кости каналов (туннелей), соединяющих между собой зону без патологических изменений с очагом патологии. Это приводит к кровоснабжению очага, поступлению в него биологически активных веществ, способствующих регенерации всех структур при соблюдении определенных условий ортопедического режима и медикаментозной поддержки в послеоперационном периоде.
Пациентка Х., 24 лет, была госпитализирована в плановом порядке во 2 травматолого-ортопедичсекое отделение. Подготовка к операции была проведена штатно.
В условиях операционной, под спинно-мозговой анестезией, через проколы кожи в области больного сустава при помощи сверел и спиц Киршнера необходимого диаметра, под контролем ЭОП (текущий рентгенографический контроль во время операции) врачом травматологом-ортопедом, к.м.н., ассистентом кафедра травматологии и ортопедии Афанасьевым Д.В. пациентке была выполнена туннелизация очага асептического некроза правой бедренной кости, который мы дополнили введением через сформированные каналы в патологический очаг препарата биомиметика — реконструктора опорных тканей (не в ходит в гарантии программы ОМС).
В послеоперационном периоде был проведен курс антиоксидантной, сосудистой терапии как составляющие противовоспалительного, метаболического и структутрно-модифицирующего воздействия. Также под контролем УЗИ в полость обоих тазобедренных суставов были введены препараты гиалуроновой кислоты и коллагена (не входят в гарантии программы ОМС).
Нельзя не уточнить, что одной из особенностей послеоперационного периода является строгая необходимость соблюдения ортопедического режима в виде отсутствия нагрузки в вертикальном положении туловища (не ограничения, а отсутствия) на прооперированную конечность в течение 3 месяцев с момента проведения операции. Весь указанный период пациент должен передвигаться при помощи дополнительных опор (это могут быть ходунки или костыли), выполнять ЛФК, применять назначенные медикаменты.
На текущем этапе послеоперационного наблюдения нашей пациентки Х., 24 лет, лечение проходит по плану. Весь коллектив желает ей выздоравления!
Источник: https://vk.com/wall-216939427_352
Пост
№7615, опубликован
23 дек 2023
интересно
не интересно
интересно / не интересно